Autorica: Željana Bolanča, dr. med., spec. dermatolog
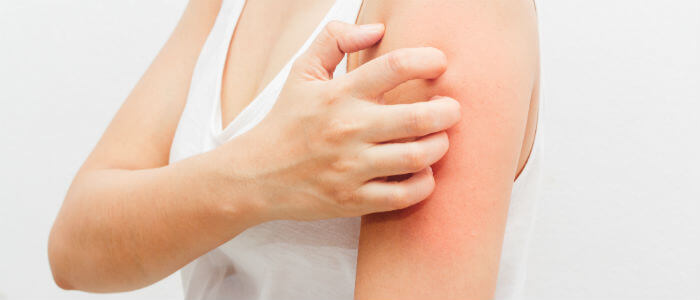
Atopijski dermatitis (AD) najčešća je kronično-recidivirajuća upalna dermatoza dječje dobi koju karakterizira svrbež, suhoća kože i tipična klinička slika ovisna o dobi. Atopijski dermatitis dio je entiteta koji zovemo "atopijski marš", a u kojem se još nalaze i alergijski rinitis i/ili astma. Oko 50 % djece s AD-om u kasnijoj životnoj dobi oboli od astme i alergijskog rinitisa, a taj se rizik povećava u djece s težim oblikom bolesti, u djece kod koje je bolest započela u ranijoj životnoj dobi i one u koje je prisutna preosjetljivost na alergene iz hrane.
Pojavnost bolesti u stalnom je porastu, a javlja se u 15 - 25 % dječje populacije te u 1 - 3 % odraslih. Bolest tipično počinje između 2. i 6. mjeseca života. U toj je dobi dobije gotovo 45 % kasnijih bolesnika s AD-om, a do 5. je godine dobije 85 % bolesnika. Bolest iza 7. godine ima tendenciju regresije, a ako se nastavi u mladenačkoj dobi, velika je vjerojatnost i nastavka u odrasloj dobi.
Etiopatogeneza bolesti nije još razjašnjena. Genetska predispozicija, oštećena epidermalna barijera, različiti okolišni čimbenici, osobitosti imunološkog odgovora domaćina i mnogi drugi pridonose razvoju bolesti. Postoje dvije glavne hipoteze o nastanku upale koja dovodi do AD-a. Prva predlaže primarnu imunološku disfunkciju koja dovodi do IgE preosjetljivosti, a druga hipoteza predlaže primarno oštećenje epidermalne barijere koje posljedično dovodi do sekundarne disfunkcije imunološkog odgovora koje dovodi do upale. U zdravoj populaciji postoji ravnoteža između T-limfocita (Th1, Th2, Th17, Th22). Hipoteza o primarnoj imunološkoj disfunkciji pretpostavlja dominaciju Th2 odgovora i posljedičnu povećanu proizvodnju Th2 interleukina (IL): IL-4, IL-5 i IL-13 koji potiču povećanu proizvodnju IgE iz plazma stanica. Kasnije, kod kroničnog oblika AD-a, dominiraju stanice Th1 i Th17. Stoga, iako se AD smatra poremećajem Th2 odgovora, tek treba do kraja točno definirati ulogu stanica Th1 i Th17. Osim stanica Th, u etiopatogenezi AD-a određenu ulogu imaju i eozinofili, mastociti i bazofili. Epidemiološke studije jasno upućuju i na genetski utjecaj u nastanku atopijskog dermatitisa. Bolest se javlja u oko 60 % djece s jednim roditeljem s AD-om te u 80 % djece s dva roditelja s AD-om. Danas su genetska istraživanja usmjerena na kromosom 5q31-33 koji kodira sintezu interleukina, gene na regijama 20 p i 16 q koji su povezani s povišenim IgE kao i regiji 11q13 za kodiranje receptora visokog afiniteta za IgE. Nove spoznaje upućuju na poremećaj funkcije epidermalne barijere kao važnog etiološkog čimbenika u nastanku bolesti. U oko 30 % europske populacije u bolesnika s kliničkom slikom AD-a nađena je mutacija jednog ili oba alela za strukturalni protein epidermalne barijere - filagrin (FLG) na kromosomskoj regiji 1q21.3. Smatra se da kao posljedica mutacije gena za FLG postoji genska podloga za defekt u kožnoj barijeri. Sukladno tome smanjuje se epidermalni obrambeni mehanizam na alergene i mikroorganizme koji olakšano prodiru kroz epidermis, što dovodi do odgovora Th2 limfocita s posljedičnim lučenjem upalnih citokina. Heterozigotna mutacija odgovorna je za blaži oblik AD-a. Bolesnici koji nose mutaciju na genu za FLG kod kojih se bolest ranije javila i težeg je oblika nose vrlo visoki rizik obolijevanja od bronhalne astme. Koža bolesnika s AD-om izrazito je suha kao posljedica povećanog transepidermalnog gubitka vode (TEWL), zbog oštećenja barijere kože ali i zbog defektnih lamelarnih tjelešaca kao posljedica stvaranja ceramida.
U kliničkoj slici dominira intenzivan subjektivan osjećaj svrbeža koji može značajno utjecati na kvalitetu života. Tijek je bolesti kroničan, ali se može podijeliti u nekoliko podgrupa prema Garmhausenu i suradnicima. Podgrupe se razlikuju u ukupnim vrijednostima IgE, predilekcijskim mjestima za bolest, početku i tijeku bolesti te preosjetljivosti na određene antigene. Najčešći oblik bolesti (31,3 %) karakterizira rani početak bolesti (prije druge godine života ) i kronični tijek bolesti i u odrasloj dobi. Za postavljanje dijagnoze potrebna je prisutnost glavnih kriterija: svrbež i kronično-recidivirajući tijek bolesti. Postoje i dodatni, mali kriteriji koji pomažu u dijagnosticiranju bolesti, a to su rani početak bolesti i pozitivna obiteljska i/ili osobna anamneza za atopiju. Predilekcijska mjesta za AD ovise o dobi. Tako u dojenčadi i male djece, bolest karakteriziraju eksudativne i ekcematoidne promjene na obrazima, vlasištu, vratu, trupu i ekstenzornim stranama ekstremiteta. Klinička slika AD-a u starije djece manifestira se zahvaćanjem ekstenzornih strana ekstremiteta i pregibima. AD u odraslih ima kronični tijek, uz jak svrbež te hiperpigmentirane, lihenificirane areale lokalizirane u fleksurama, vratu i vjeđama.
Diferencijalna dijagnoza uključuje nekoliko entiteta. U dojenačkoj dobi, zbog ljusaka u vlasištu (tjemenica) može se zamijeniti za seboroični dermatitis. Zbog intenzivnog subjektivnog osjećaja treba uvijek isključiti svrab, osobito kod akutnog nastanka bolesti i ako postoji slična klinička slika u ostalih članova obitelji. Također, treba isključiti alergijski kontaktni dermatitis na nikal, osobito kod male djece. U starije djece, u slučaju pojave hipopigmentiranih areala treba isključiti mycosis fungoides.
S obzirom na to da je AD karakteriziran oštećenom epidermalnom barijerom, suhoćom kože i kroničnom upalom, u liječenju je potrebno staviti naglasak na prevenciju i redovitu, intenziviranu njegu kože primjenom emulzija ulja u vodi ili krema te uljnih kupki, uz redukciju bakterijske kolonizacije primjenom lokalnih antiseptika te kontrolu upalnog odgovora s lokalnim kortikosteroidima ili imunomodulatorima. Eliminacijska dijeta provodi se u slučaju dokazane preosjetljivosti na nutritivne alergene ili suzbijanjem izlaganja prašini, grinjama, životinjskoj dlaci i perju u slučaju preosjetljivosti na iste.
U liječenju i suzbijanju upalnog odgovora najčešće se koriste lokalni kortikosteroidi i imunomodulatori. Kortikosteroidi su učinkoviti lokalni pripravci, ali zbog svojih se nuspojava moraju ograničeno i kontrolirano koristiti. Na trupu se mogu aplicirati i do 14 dana, ali na tanjoj koži kao što su lice, vrat i pregibi ne bi se smjeli upotrebljavati dulje od 5 - 7 dana. U slučaju recidiva bolesti, nakon otprilike 10 - 14 dana može se ponoviti terapija. Također, ako je moguće, bolje je koristiti razblažene kortikosteroide. Upravo zbog ograničene primjene kortikosteroida, bolje je koristiti lokalne imunomodulatore kao što su pimecrolimus i tacrolimus koji se mogu koristiti dulje vrijeme. Ipak, valja naglasiti da se radi o značajno skupljoj lokalnoj terapiji. U SAD-u je FDA u 2016. g. odobrila primjenu dupilumaba, monoklonskog protutijela koje inhibira IL-4 i IL-13. Daje se u obliku supkutanih injekcija svaka 2 tjedna bolesnicima koji ne odgovaraju na lokalnu kortikosteroidnu terapiju, a rezultati su u kliničkim ispitivanjima oprečni. U isto je vrijeme odobren i lokalni inhibitor fosfodiesteraze-4 (PDE-4), mast crisaborol 2 %, a klinička ispitivanja pokazuju odlične rezultate.
Osim navedene terapije, može pomoći i primjena probiotika. Ideja primjene probiotika temelji se na činjenici da bakterije mogu poticati Th1 umjesto Th2 odgovora i spriječiti razvoj IgE protutijela. Od ostalih terapija u obzir dolazi i fototerapija; UVB i PUVA-kupka, ali dugotrajna primjena može dovesti do kumulativnog oštećenja i razvoja karcinoma kože. Sistemska terapija namijenjena je bolesnicima koji imaju opsežnu kliničku sliku i slab odgovor na lokalnu terapiju. Najučinkoviti su metotreksat, azatioprin, ciklosporini i mikofenol mofetil.
Reference:
- Lena Kotrulja: Novije spoznaje u patogenezi i terapiji atopijskog dermatitisa (2010) U: Mirna Šitum, Odabrana poglavlja iz pedijatrijske dermatologije (2010); Naklada Slap, str.32-47.
- Spergel JM. From atopic dermatitis to asthma: the atopic march. Ann Allergy Asthma Immunol. 2010 Aug. 105(2):99-106; quiz 107-9, 117.
- Eichenfield LF, Tom WL, Chamlin SL, Feldman SR, Hanifin JM, Simpson EL, et al. Guidelines of care for the management of atopic dermatitis: section 1. Diagnosis and assessment of atopic dermatitis. J Am Acad Dermatol. 2014 Feb. 70(2):338-51.
- Jansen CT, Haapalahti J, Hopsu-Havu VK. Immunoglobulin E in the human atopic skin. Arch Dermatol Forsch. 1973 May 28. 246(4):209-302. [Medline].
- Koga C, Kabashima K, Shiraishi N, Kobayashi M, Tokura Y. Possible pathogenic role of Th17 cells for atopic dermatitis. J Invest Dermatol. 2008 Nov. 128 (11):2625-30. [Medline].
- Smith FJ, Irvine AD, Terron-Kwiatkowski A, et al. Loss-of-function mutations in the gene encoding filaggrin cause ichthyosis vulgaris. Nat Genet. 2006 Mar. 38(3):337-42. [Medline].
- Palmer CN, Irvine AD, Terron-Kwiatkowski A, et al. Common loss-of-function variants of the epidermal barrier protein filaggrin are a major predisposing factor for atopic dermatitis. Nat Genet. 2006 Apr. 38(4):441-6. [Medline].
- Hvid M, Vestergaard C, Kemp K, Christensen GB, Deleuran B, Deleuran M. IL-25 in atopic dermatitis: a possible link between inflammation and skin barrier dysfunction?. J Invest Dermatol. 2011 Jan. 131 (1):150-7.
- Margolis JS, Abuabara K, Bilker W, Hoffstad O, Margolis DJ. Persistence of Mild to Moderate Atopic Dermatitis. JAMA Dermatol. 2014 Apr 2.
- Silverberg JI. Persistence of Childhood Eczema Into Adulthood. JAMA Dermatol. 2014 Apr 2.
- Garmhausen D, Hagemann T, Bieber T, Dimitriou I, Fimmers R, Diepgen T, et al. Characterization of different courses of atopic dermatitis in adolescent and adult patients. Allergy. 2013 Apr. 68(4):498-506.
- Hanifin JM, Rajka G. Diagnostic features of atopic dermatitis. Acta Derm Venereol (Stockh). 1980. 92 (suppl):44-7.
- Sun LD, Xiao FL, Li Y, et al. Genome-wide association study identifies two new susceptibility loci for atopic dermatitis in the Chinese Han population. Nat Genet. 2011 Jun 12. 43(7):690-4.
- Beck LA, Thaçi D, Hamilton JD, Graham NM, Bieber T, Rocklin R, et al. Dupilumab treatment in adults with moderate-to-severe atopic dermatitis. N Engl J Med. 2014 Jul 10. 371 (2):130-9.
- Paller AS, Tom WL, Lebwohl MG, Blumenthal RL, Boguniewicz M, Call RS, et al. Efficacy and safety of crisaborole ointment, a novel, nonsteroidal phosphodiesterase 4 (PDE4) inhibitor for the topical treatment of atopic dermatitis (AD) in children and adults. J Am Acad Dermatol. 2016 Sep. 75 (3):494-503.e4.
- Fiocchi A, Pawankar R, Cuello-Garcia C, et al. World Allergy Organization-McMaster University Guidelines for Allergic Disease Prevention (GLAD-P): Probiotics. World Allergy Organ J. 2015. 8 (1):4.
- Eichenfield LF, Tom WL, Berger TG, Krol A, Paller AS, Schwarzenberger K, et al. Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies. J Am Acad Dermatol. 2014 Jul. 71(1):116-32.
- Sidbury R, Davis DM, Cohen DE, Cordoro KM, Berger TG, Bergman JN, et al. Guidelines of care for the management of atopic dermatitis: section 3. Management and treatment with phototherapy and systemic agents. J Am Acad Dermatol. 2014 Aug. 71(2):327-49.