Autor: mr. Željko Vojvodić, dr. med., specijalist obiteljske medicine
Poremećaji spavanja obuhvaćaju veliki broj kliničkih entiteta. Međunarodna klasifikacija bolesti spavanja (International Classification of Sleep Disorders, ICSD) u svojoj trećoj reviziji (2014), navodi oko 60 entiteta svrstanih u 7 skupina [1]:
1. nesanica (primarna i komorbidna),
2. poremećaji disanja u snu (centralna apneja u snu, opstruktivna apneja u snu, noćne hipoventilacije), izolirani poremećaji (hrkanje),
3. centralno uzrokovane hipersomnije (narkolepsija tipa 1 i 2, idiopatska hipersomnija, Kleine-Levinov sindrom i drugi),
4. poremećaji cirkadijalnog ritma (sindrom odgođenih faza sna, sindrom ubrzanih faza sna, jet lag sindrom i dr.),
5. parasomnije (non-REM parasomnije: hodanje u snu, noćne more, REM parasomnije, ostale),
6. poremećaji s pokretima u snu (sindrom nemirnih nogu, sindrom periodičkog pokretanja udova i dr.),
7. ostali poremećaji spavanja i granična stanja.
Komorbidne nesanice ranije su se nazivale sekundarnima, a javljaju se uz druge tjelesne ili psihijatrijske poremećaje (kronične bolne sindrome, zatajenje srca, anksioznost, depresivni poremećaj i dr.), dok se primarne dijagnosticiraju u pravilu isključivanjem komorbiditeta. Primarne nesanice čine oko 20 %, a sekundarne oko 80 % svih slučajeva. Zajedno primarne i komorbidne sačinjavaju oko 30 – 35 % slučajeva svih poremećaja spavanja.
Tablica 1. Incidencija najčešćih poremećaja spavanja (insomnija, hipersomnija)
Poremećaj spavanja |
Incidencija (%) |
|
Insomnija Prolazna (nekoliko dana) Kratkotrajna (do 1 mj) Kronična (> 1 mj) |
30-35 |
Apneja u snu |
5-15 |
PLMS (noćni mioklonus) |
5-15 |
RLS |
5-15 |
Narkolepsija |
0.06 |
Nesanica je prema 5. izdanju DSM definirana kao stanje koje uključuje jedan ili više glavnih kriterija [2]:
A. tegobe usnivanja ili održavanja sna, buđenje prije željenog vremena te dugotrajno loše, neodmarajuće spavanje,
B. poremećaji spavanja javljaju se unatoč svim preduvjetima za dobro spavanje (dovoljno vremena, mirno i tiho okruženje)
C. poremećaj spavanja povezan je s prisutnošću jednog ili više dnevnih simptoma: umor/slabost, poremećaj pažnje, koncentracije ili pamćenja, smanjenje radne sposobnosti ili loš uspjeh u učenju, razdražljivost, sniženo raspoloženje, dnevna pospanost, sniženje motivacije i energije, incidenti na poslu, otežano upravljanje motornim vozilima, tenzijska glavobolja, simptomi želučane dispepsije nakon loše odspavane noći, zabrinutost i nespokojstvo zbog lošeg spavanja.
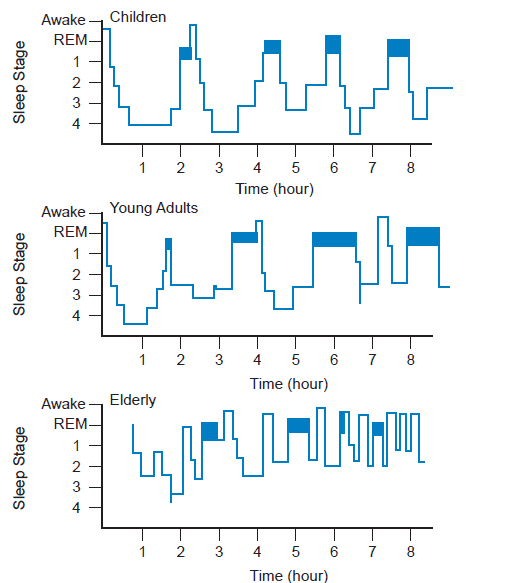
Stadiji spavanja određeni su na temelju polisomnografskog praćenja. Polisomnografija bilježi istodobno tri fiziološke varijable: elektroencefalogram, elektromiogram i elektrookulogram. Na temelju ovih zapisa razlikuju se dva osnovna oblika spavanja: REM i non-REM (NREM). NREM spavanje dodatno se dijeli u četiri stadija. Prvi stadij (2 – 5 % trajanja spavanja) označava prijelaz između budnosti i spavanja i naziva se još i relaksiranom budnosti. Stadij 2 vremenski pokriva oko 50 % ukupnog vremena i naziva se još brzovalnim, alfa ili plitkim spavanje. Stadiji 3 (5 % ukupnog trajanja) i 4 (10 – 15 % ukupnog trajanja) sporovalno su ili duboko spavanje. Na početku spavanja mozak brzo prelazi iz faze 1 u fazu 2. Mišićna aktivnost prestaje, a moždani su valovi malih amplituda. Nakon kratkotrajnog prvog REM-a, mozak ulazi u sporovalno spavanje (NREM stadiji 3 i 4) oko 1 – 3 sata nakon usnivanja. Ovi se prijelazi ponavljaju nekoliko puta tijekom spavanja, s tim da NREM razdoblja postaju dulja, a duboko NREM spavanje postaje pliće u drugoj polovici noći [3, 4].
Poremećaji spavanja vrlo su rasprostranjeni u općoj populaciji. U SAD-u i Europi između 10 i 49 % odraslih osoba imalo je probleme sa spavanjem u zadnjih godinu dana, oko 10 – 20 % tešku kroničnu nesanicu, a vrlo tešku 3 – 9 % opće populacije. Poremećaj je češći u žena i starijih osoba [5]. Jedna nedavna studija pokazala je kako je 20 % osoba između 25 i 45 godina spavalo "90 minuta manje nego što im je trebalo za dobar odmor" [6]. Oko 30 % odraslih osoba navelo je kako je imalo povremenih poteškoća sa spavanjem u zadnjih godinu dana, dok njih 10 % ima kronični poremećaj. Unatoč ovako visokoj prevalenciji, samo 5 % osoba kontaktiralo je liječnika navodeći smetnje spavanja. Prevalencija opstruktivne apneje u spavanju također je vrlo visoka – između 9 i 21 % u žena te 24 – 31 % u muškaraca. Prevalencija kronične nesanice raste s dobi: s 25 % u općoj populaciji penje se na 50 % u starijih osoba.
Pristup bolesniku s nesanicom u ordinaciji obiteljske medicine uključuje:
- opću i psihijatrijsku anamnezu (fokusiranu na anksioznost i depresiju) radi otkrivanja tjelesnih i psihijatrijskih komorbiditeta,
- procjenu dnevne pospanosti (Epworthovom ljestvicom),
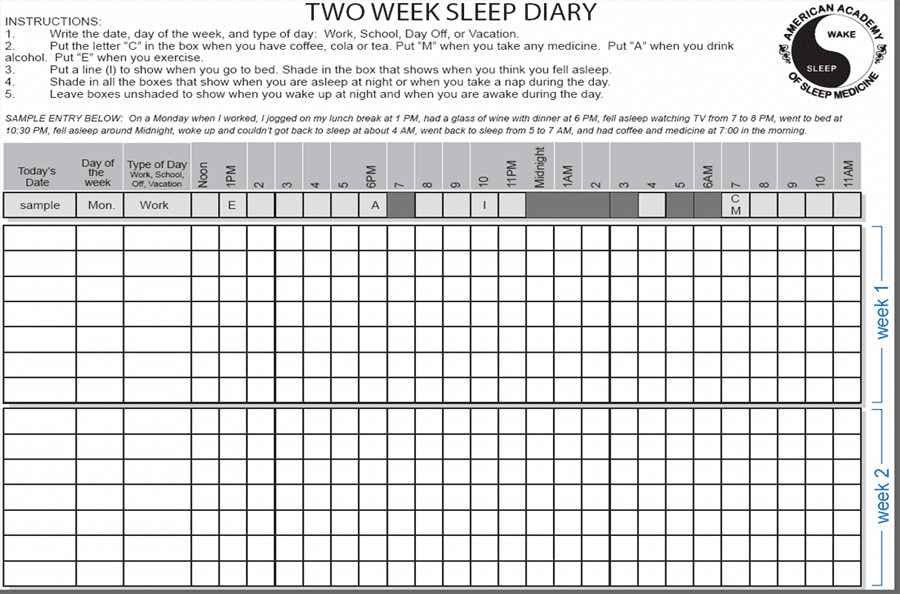
- dvotjedni dnevnik spavanja-budnosti, s upisivanjem svih varijabilnosti.
Anamneza spavanja treba uključiti:
- pitanja o vremenu nastupa nesanice,
- pacijentove uobičajene navike prije spavanja (higijena spavanja),
- prisutnost pridruženih dnevnih simptoma.
U socijalnoj anamnezi treba pitati ima li pacijent noćne smjene, prekovremeni rad, promjene radnog mjesta, česte letove avionom i sl. te na kraju anamnezom lijekova upitati za uzimanje beta blokatora, klonidina, teofilina, nekih antidepresiva (protriptilin, fluoksetin), nazalnih dekongestanata (pseudoefedrin), psihostimulansa, biljnih bezreceptnih preparata te za konzumiranje alkohola, kofeiniziranih napitaka i pušenje [7].
Pravilno uzeta anamneza najvažniji je dio evaluacije. Anamnezom spavanja liječnik treba procijeniti vremenske okvire nesanice, pacijentove navike spavanja (higijenu spavanja) te prisutnost popratnih simptoma.
Pitanja o vremenu pojavljivanja:
"Imate li poteškoće s usnivanjem, čestim buđenjem tijekom noći ili ranim jutarnjim buđenjem?"
"Imate li problem s nastupom spavanja, jeste li pospani prilikom odlaska u krevet?"
Pitanja o rasporedu spavanja:
"U koje vrijeme najčešće idete na spavanje, a u koje se vrijeme budite?"
"Idete li na spavanje i budite li se u isto vrijeme i vikendima?"
"Je li se ovaj raspored nedavno promijenio?"
Pitanja o okolini za spavanje:
"Kakva je temperatura u sobi, na kakvim madracima spavate, je li je previše bučno, previše svjetla?"
"Spavate li bolje u fotelji ili dok ste izvan kuće (npr. u hotelu) nego u svom krevetu?"
Pitanja o higijeni spavanja:
"Opustite li se ili radite prije spavanja?"
"Čitate li ili gledate li televiziju u krevetu?"
"Ostavljate li tijekom noći televiziju da radi ili upaljeno svjetlo?"
"Što radite kada ne možete zaspati?"
"Ako se probudite usred noći, možete li brzo zaspati? Ako ne, što radite?"
"Spavate li tijekom dana?"
Slijede pitanja o hrkanju, nedostatku zraka u snu, primjećuju li supružnik ili supruga prestanke disanja u snu, kretnje nogama ili rukama, nepravilno razmještene pokrivače ujutro...
Ako pacijent ne spava noću, dnevna pospanost ili kratkotrajno spavanje prisutno je gotovo uvijek ("doknadni san"), osim ako se ne radi o rijetkom poremećaju paradoksne nesanice ("netočne percepcije nesanice") koja se susreće u oko 5 % slučajeva. Pacijenti uz dnevnu pospanost navode i druge popratne simptome: umor, slabost, gubitak energije, iritabilnost, smetnje koncentracije i smanjeni učinak na poslu. U hipersomnija dominira, pak, u prvom planu prekomjerna pospanost, dok su popratni dnevni simptomi manje izraženi, što je i glavna značajka za razlikovanje ovih dviju skupina poremećaja spavanja. Ako pacijent navodi pojačanu dnevnu pospanost i rezultat na Epworthovoj skali jest > 10, tada se vjerojatno radi o nekom drugom poremećaju spavanja izvan dijagnostičkih kriterija obične nesanice (opstruktivna apneja u snu, narkolepsija).

Literatura:
1. American Academy of Sleep Medicine. International classification of Sleep Disorders, 3rd edn. American Academy of Sleep Medicine, Darien, IL, 2014.
2. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. Fifth. Arlington, VA: American Psychiatric Association; 2013.
3. Espana, Rodrigo A, Scammell, Thomas E. Sleep Neurobiology for the Clinician. Sleep. 2004. 27:811-820.
4. Chokroverty S. Physiologic changes in sleep. Sleep Disorders Medicine. Boston: Butterworth-Heinemann; 1999. 95-126.
5. Hodoba D. Poremećaji spavanja i budnosti i njihovo liječenje. Medicus 2002; 11 (2): 193-206.
6. Brown WD. Insomnia: Prevalence and daytime consequences. In: Lee-Chiong T, editor. Sleep: A Comprehensive Handbook. Hoboken, New Jersey: John Wiley and Sons; 2006. pp. 93–98.
7. Schutte-Rodin S, Broch L, Buysse D, Dorsey C, Sateia M. Clinical guideline for the evaluation and management of chronic insomnia in adults. J Clin Sleep Med. 2008 Oct 15. 4(5):487-504.



